緑内障
緑内障について
視神経と視野に特徴的変化を有し、通常眼圧を十分に下降させることにより視神経障害を改善もしくは抑制しうる眼の疾患です。
日本人が失明する原因で一番多い病気です。
緑内障の分類
緑内障は隅角所見、眼圧上昇をきたす疾患および要因により分類できます。
眼圧上昇の原因を他の疾患に求めることのできない原発緑内障、他の眼疾患、全身疾患あるいは薬物使用が原因となって眼圧上昇が生じる続発緑内障、胎生期の隅角発育異常や他の疾患・要因により小児期に眼圧上昇を来す小児緑内障の3病型に分類されます。
原発緑内障は、原発開放隅角緑内障と原発閉塞隅角緑内障に大別されます。
原発緑内障
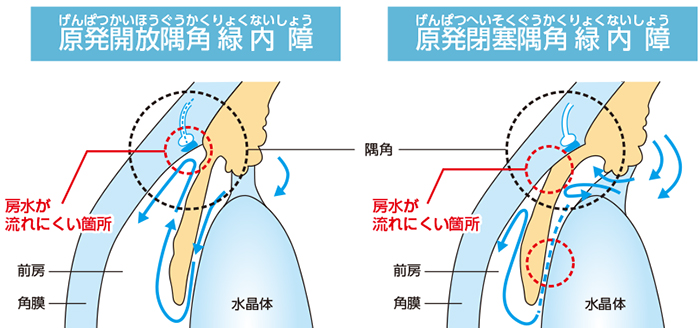
原発開放隅角緑内障
房水の出口である線維柱帯が徐々に詰まり、眼圧が上昇します。ゆっくりと病気が進行していく慢性の病気です。眼圧が正常範囲(10~21mmHg)にも関わらず緑内障になる人がいます。これを正常眼圧緑内障と呼び、開放隅角緑内障に分類されます。近年行われた全国的な調査の結果から、緑内障の約7割が正常眼圧緑内障であり、また欧米にくらべて日本人に多いことがわかりました。
原発閉塞隅角緑内障
隅角が狭くなり、ふさがって房水の流れが妨げられ(線維柱帯がふさがれて)、眼圧が上昇します。
- 症状
- 慢性型と急性型があります。
急性型
激しい頭痛と嘔吐、目の痛みに充血、視力低下、かすみ眼、悪心などを自覚。
全身愁訴が大きいため、神経学的疾患や消化器疾患であると誤診されることも多くあります。
- 原因
- 隅角が虹彩によって塞がれることにありますが、その原因はいくつかに分けられます。
解剖学的因子
・眼球前部の虹彩と角膜の隙間(前房)が浅い
・眼軸長(眼球の長さ)が短い
・角膜の直径が小さい
・水晶体が厚かったり、前に移動していたりなど加齢変化
散瞳誘因
原発閉塞隅角緑内障は読書やうつむいた状態での長時間作業によって、水晶体が眼球の前方に動いてしまうことから、急性発作を誘発するといわれます。また、抗コリン薬などの内服で散瞳が誘発されるものもあるので注意が必要です。
- 治療
- 点滴、内服薬、点眼薬による薬物治療とレーザー治療を第一選択として行います。
薬物でできるだけ眼圧を下げた後に、房水の排出口を閉じている虹彩にレーザー治療を行う場合もあります。原発閉塞隅角緑内障の症状は、水晶体の変化が原因になっていることも多いため、白内障手術を早めに行うこともあります。
続発緑内障
他の眼疾患が原因で発症する緑内障です。原疾患の治療と緑内障の治療を並行して行います。
-
続発緑内障の原因となる症状
- ぶどう膜炎
- 網膜虚血性病変(糖尿病網膜症、網膜中心静脈閉塞症、眼虚血症候群など)
- 落屑症候群
- 眼科手術後(白内障手術・硝子体手術・角膜移植など)
- 水晶体脱臼・膨化
- 眼内腫瘍
- 小眼球症
- 眼外傷
- アミロイドーシスやステロイド薬など
小児緑内障
小児の緑内障では、眼圧が高い・視神経や視野に緑内障性異常があるといった緑内障特有の異常の他に、「角膜が大きい」「近視が進行する」といった特徴があります。ダウン症・代謝異常・母斑症・先天風疹症候群などの全身病に関連した緑内障があることも特徴の一つです。発症年齢は、出生前から思春期まで幅広いです。
緑内障の検査
緑内障は「眼圧検査」、「隅角検査」、「眼底検査」、「視野検査」に基づいて診断がなされます。
定期健診などで、いずれかの検査に異常があった場合は、必ずもう一度眼科医の診察を受けるようにしましょう。
- 眼圧検査
- 直接目の表面に測定器具を当てる方法と、目の表面に空気を当てて測定する方法があります。
緑内障の重要な検査です。
- 隅角検査
- 主に診断のために行う検査で、専用のコンタクトレンズを用いて行います。
この特殊なコンタクトレンズを患者さんの目に押し当てて隅角を観察し、診断します。
- 眼底検査
- 視神経の症状をみるために、視神経乳頭部を観察します。視神経が障害されている場合、陥凹(へこみ)の形が正常に比べて変化し、大きくなります。健康診断などでは、よく「視神経乳頭陥凹拡大(ししんけいにゅうとうかんおうかくだい)」と判定されます。緑内障を発見するためには必須の検査です。当院では最新の光干渉断層計(OCT)を用いることで、視神経線維のわずかな変化も比較的確実に診断できるようになっています。
- 視野検査
- 当院ではFDT(簡易視野計)、静的視野計、動的視野計を完備しており、初期の緑内障から診断できるような医療機器が充実しています(予約制)。
緑内障の治療
緑内障は治療しても元に戻すことはできません。
自覚症状がないうちに早く食い止めておくことが重要で、たとえ進んでも、生涯、視野と視力を保てたなら治療は成功です。
治療方法としては、薬物療法・レーザー治療・手術がありますが、すべての緑内障に対して同じ治療効果があるのではなく、緑内障のタイプやそれぞれの人に適した治療方針を決定していくことがとても重要です。
薬物療法
多くの緑内障では、薬物療法が治療の基本となります。現在では、さまざまな薬効を持った点眼薬が発売されており、緑内障のタイプ・重症度・眼圧の高さなどに応じて処方されます。点眼薬の種類は緑内障治療薬だけで現在10種類以上あります。一種類の目薬だけで効果が少ないと判断された場合は、複数の目薬を組み合わせて処方されます。点眼は1回に1滴、複数のときは5分以上空けてさすことが、なるべく副作用を少なくして、効果を得る点眼方法です。また、眼圧を下げる飲み薬もありますが、全身の副作用が強く出ることがあり、内服できない場合もあります。目薬は病状を維持するためのものです。症状が改善しないからといってやめずに、長期的に根気よく続けていくことが重要です。
レーザー治療
レーザー治療には主に二つの方法があります。一つは、虹彩(いわゆる茶目)に孔を開けて、眼内の房水の流れを変えるというもので、多くの閉塞隅角緑内障がこの方法によって治療可能です。虹彩に孔を開けるときにレーザーを使用します。もう一つは、線維柱帯に照射することで房水の排出を促進するためのレーザー治療です。一部の開放隅角緑内障に効果があります。レーザー治療の痛みは極軽度で外来で行うことができます。
手術
薬物療法やレーザー治療が功を奏さなかった場合に行われる治療です。大まかには、房水を眼外に染み出すように細工をする手術と、線維柱帯を切開して房水の排出をたやすくしてやる手術の二つがあります。また、房水の排出を改善するために留置する器具も認可されました。これらの手術方法は症例に応じて選択されます。手術をしても症状が改善するのではなく、あくまで眼圧を下げて進行を食い止めるのが目的です。緑内障の手術方法は年々改良が進み、治療成績もかなり改善されてきましたが、合併症もありえますし、術後に再手術が必要となる可能性もあります。またうまく眼圧が下がっても定期的な管理が必要です。
緑内障の代表的な視野のパターン
-
初期
自覚症状が無い方が多いです。Bjerrum暗点や弓状暗点、鼻側の視野が欠ける鼻側階段などの症状が起こります。
-
中期
自覚症状が無い方もいます。鼻側階段と弓状暗点から鼻側穿破になります。
-
末期
さらに進行すると、中心のみの視野が残る求心性視野狭窄になる場合や、耳側の視野を残す耳側島状視野になる場合もあります。
7