硝子体疾患
硝子体出血
硝子体は、眼球内の大半を占めるゼリー状の無色透明な組織で、本来血管がないため出血することはありませんが、隣接する網膜の血管が破れると、硝子体内に血液が溜まって硝子体出血を引き起こします。
- 原因
- 硝子体出血には様々な原因がありますが、新生血管からの出血によるものが一番多いです。
新生血管は糖尿病網膜症や網膜静脈閉塞症、加齢黄斑変性症により生じる血管で、正常の血管よりもろくて破れやすいという特徴を持っています。新生血管が網膜の内部にまで入り込んだ状態で出血をすると硝子体出血を引き起こします。
またその他にも、後部硝子体剥離や網膜裂孔、網膜剥離、外傷が原因となる場合があります。
- 症状
- 出血の程度により現れる症状が異なります。
少量の場合は、飛蚊症が起こります。
出血が大量になると、視力が低下し視界全体がかすんで見えるようになります。
- 治療
- 出血が少量であれば、経過観察をして出血が自然と吸収されるのを待つこともありますが、大量に出血していたり、なかなか吸収されない場合や網膜剥離が疑われる場合は、早急に硝子体手術を行います。
また、出血の原因となっている病気がある場合はそちらの治療も進めます。
糖尿病網膜症
糖尿病は血糖値の高い状態が継続する慢性疾患で、進行すると腎臓、神経、眼など様々な場所に影響が及びます。
糖尿病網膜症とは糖尿病が原因で起こる疾患のうちの1つで、日本人の中途失明で第2位と多くを占める病気です。高血糖の持続により、網膜に細い血管が損傷を受け、詰まっていきます。血管が詰まることで網膜全体に酸素が行き渡らなくなり、酸欠状態に陥ります。その結果、出血や網膜剥離を起こします。
糖尿病の発症から数年〜10年以上を経てから目の自覚症状は現れるため、症状が現れた時には、網膜症はかなり進行している可能性があります。自覚症状が出る前からの眼科による定期検診、治療、および血糖コントロールが大切です。
糖尿病になっても最初の数年は目には何の症状も現れないため、一見なんともないように思えてしまいます。だからといって検査や治療を怠ってはいけません。眼科による定期受診、および血糖コントロールが大切です。
糖尿病網膜症の治療
糖尿病網膜症の治療としては、第一に内科的な血糖コントロールが大切です。内科における血糖コントロールと並行して眼科で定期的に診察をし、初期の場合は止血剤・循環改善などの内服をしたり、進行とともにレーザー治療(網膜光凝固)を行ったりします。重症の場合は、硝子体手術が行われます。
黄斑円孔
黄網膜の中心にあり最も視力が出て、感度が高い場所を黄斑といいます。黄斑円孔とはその黄斑の中心に孔(あな)が開く疾患です。孔自体は直径0.5ミリにも満たない小さなものですが、視力にとって特に重要で鋭敏な部分にできるため、物が歪んで見えたり(変視症)、進行すると視力が大きく下がってしまったりします。眼底検査を行えば、すぐに診断がつきます。
黄斑円孔の原因
主に加齢により硝子体が黄斑部の網膜を慢性的に引っ張ることによって起こります。長い間引っ張られ続けた網膜は、持ち上げられているうちにやがて亀裂が入り、孔が開きます。60代をピークに、その前後の年齢層に多く発症する疾患ですが、眼の打撲などにより、若い人に起こるケースもあります。
黄斑上膜
黄斑上膜とは、網膜の中心にある黄斑部という物を見るために最も敏感な部分に薄い膜が張る病気です。黄斑前膜や網膜前膜などとも呼ばれます。初期のうちは無症状ですが、進行すると膜の収縮により網膜がむくむ、膜が厚くなって収縮してしわができることによって視力が下がる、ピントが合わない、物が歪んで見える、などの症状が現れてきます。視力検査や眼底検査、蛍光眼底造影などの検査を行って診断をつけます。
- 原因
- 加齢とともに硝子体が網膜から離れていきます(後部硝子体剥離)が、網膜の表面に残ってしまった硝子体に細胞が増殖して薄い膜(黄斑上膜)が形成されることによって起こります。目の怪我や網膜剥離の手術、他の網膜の病気によって生じることもあります。
- 検査
- 眼底検査やアムスラーチャートといった格子状の表を用いてゆがみの程度を評価する検査を行います。
- 治療
- 自覚症状が軽度であれば経過観察、自覚症状が強い場合や視力低下などがある場合は硝子体手術にて膜を除去します。
網膜剥離
網膜剥離には、裂孔原性網膜剥離と非裂孔原性網膜剥離があります。
裂孔原性網膜剥離とは、網膜に穴が開き、その穴から液化した硝子体が網膜下へ入り込んで徐々に網膜が剥がれることをいいます。
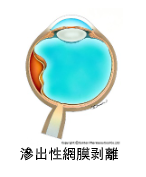
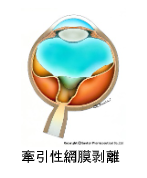
「非裂孔原性網膜剥離」には滲出性網膜剥離と牽引性網膜剥離の2種類があります。
脈絡膜の血管などから漏れ出した液体が網膜の中や下に溜まり、網膜が浮き上がることによって剥離を生じるものを滲出性網膜剥離といい、糖尿病網膜症などで発生する新生血管の影響で、網膜と硝子体の間に増殖膜ができ、癒着するために増殖膜が収縮し網膜が牽引されることによって剥離を生じるものを牽引性網膜剥離といいます。
この病気の症状には、下記のようなものがあります。
- 黒い点やごみのようなものが見える(飛蚊症)
- ピカピカ光って見える(光視症)
- 見ているものの一部が見えなくなる(視野欠損)
加齢黄斑変性
加齢黄斑変性とは
加齢黄斑変性は、欧米では50歳以上の視力低下原因の上位を占める眼疾患で、ライフスタイルの変化に伴い、わが国でも患者数は増加しています。瞳から入った光は、角膜、水晶体、硝子体を通り、網膜の上で焦点を結び、その情報が視神経を伝わって脳に伝えられ、像として認識されます。網膜の中でも黄斑と呼ばれる小さな部分は、視力をつかさどる重要な細胞が集中し、ものの形や大きさ、色など、見ることで得られる情報の大部分に関与しています。加齢黄斑変性では、黄斑部に出血やむくみが生じ、視力が低下します。
加齢黄斑変性には、2つのタイプがあります。ひとつが萎縮型加齢黄斑変性で、もうひとつが滲出型加齢黄斑変性です。
萎縮型は、網膜の細胞が変性し、老廃物などが溜まって栄養不足の状態となり、徐々に萎縮してしまうタイプで、病気の進行は比較的ゆっくりです。
滲出型は、網膜の下の脈絡膜にある血管から、網膜に向けて新生血管が伸びてきてしまう病気です。伸びてきた新生血管は破れやすく、出血したり、血液中の成分が漏れ出したりすることで、黄斑部が障害されます。このタイプは萎縮型に比べて病状の進行が早く、急激な視力の低下を招きます。日本人では滲出型が多く、萎縮型から滲出型へ移行する場合もあります。
加齢黄斑変性になると、ものがゆがんで見えたり、ぼやけて見えたり、見たい部分が黒く見えたりします。
検査では、視力検査、眼底検査、蛍光眼底造影検査、光干渉断層計(OCT)検査を行います。
治療法としては、萎縮型については未だに有効な治療法はありません。
滲出型には、新生血管を沈静化させる薬を眼の中に注射する新生薬療法(抗VEGF抗体療法)があり、弱いレーザーを照射し新生血管を破壊する光線力学的療法(PDT)を併用する場合や、新生血管が中心窩以外に存在する場合には網膜光凝固術を行ったりします。
予防としては、生活習慣の改善(禁煙や食生活の見直し)やルテインなどのサプリメントの摂取を行うといいとされています。
飛蚊症(後部硝子体剥離)
明るい所や白い壁を見たとき、目の前に蚊が飛んでいるように見えることをいいます。
黒い虫やゴミ、糸くずのように見えたり、大きさや形状は様々ですが、視線を動かすと一緒に移動してくるように見えることもあります。目をこすったり、瞬きをしても消えません。
飛蚊症の原因
飛蚊症の原因として、年齢的変化により生じる場合と、病気の症状として現れる場合があります。
年齢的変化によるものとしては、加齢とともに網膜が硝子体から剥がれることがあり(後部硝子体剥離)、その際に飛蚊症を自覚することが多いです。病気に伴うものとして、網膜剥離や網膜裂孔、硝子体出血、ぶどう膜炎など様々な病気が原因で生じます。
飛蚊症の多くは年齢的変化によるものですが、早期に治療が必要な病気の可能性もありますので、原因を見極めることが重要です。そのため飛蚊症を自覚したら、眼底検査を受けることが必要です。
光視症
光視症とは、視野の一部に実際にはない光が見える症状のことです。飛蚊症と併発することがあります。
光視症の原因
目の内部の大半を占めるゼリー状の硝子体が加齢などにより、変性や萎縮し、網膜から硝子体が剥がれたり、引っ張られます。その際に網膜が刺激されることで、光る様に見えると言われています。
ぶどう膜炎
ぶどう膜炎とは、「眼内のぶどう膜(虹彩・毛様体・脈絡膜)の一部や全て、またぶどう膜に隣接する部分に、炎症が起きる疾患」の総称です。
目の痛み、充血、飛蚊症、視力低下、眩しさ、鈍痛などの多様な症状があります。片眼のみのこともあれば、両眼に起こる場合もあります。
ぶどう膜炎の原因
原因は様々で、眼自体に原因がある場合もあれば、全身性の疾患が原因でおこる場合もあります。
眼自体の原因は病原菌やウイルスによる感染が挙げられます。
全身性の疾患の主な原因は、サルコイドーシス・原田病・ベーチェット病があり、この三疾患は三大ぶどう膜炎と呼ばれています。
白内障や緑内障、網膜剥離などの合併症が起こりうる可能性もあり、合併症により視力が低下してしまう場合もあります。原因がはっきりしないものは、突発性ぶどう膜炎とも呼ばれます。
ぶどう膜炎の治療
炎症を抑えることが治療の中心となります。炎症の状態に合わせて、主にステロイド薬を使用しますが、点眼で効果がない場合には、ステロイド注射・内服・点滴が用いられます。
散瞳薬を用いて瞳孔を広げ、炎症によって虹彩と水晶体が癒着することを防ぎ、痛みを和らげることもあります。全身疾患が原因の場合には、免疫抑制剤なども、使用する場合があります。
再発が多い病気ですので再発が疑われる場合には炎症が悪化する前に、眼科に受診しましょう。
網膜色素変性症
網膜色素変性症とは、難病指定されていて網膜に異常な色素沈着がみられる遺伝性の病気です。
20歳から40歳ごろに多く発症し症状は比較的ゆっくりと数年数十年かけて進行しますが、人によりさまざまです。
暗いところで物が見えづらくなったり(夜盲)、中心に向けて視野が狭くなっていく視野狭窄、視力低下が起こります。
網膜色素変性症の原因
遺伝によることがほとんどですが、孤発性も多いです。
網膜色素変性症の治療
根本的な治療はなく、進行を遅らせるといわれているビタミンA・Eの内服、循環改善薬の使用や眩しさを軽減するためにサングラスの使用により、過度な光から網膜を保護します。
7